Resumo
. ;:21-30
Avaliar as taxas de lesões pré-cancerosas, encaminhamento para colposco pia e valor preditivo positivo (VPP) por faixas etárias de rastreamento populacional com teste DNA-HPV.
O presente estudo de demonstração comparou 16.384 testes de HPV realizados nos primeiros 30 meses do programa com 19.992 mulheres testadas no rastreio citológico. Os programas foram comparados por taxa de encaminhamento de colposcopia e VPP para NIC2+ e NIC3+ por faixa etária. A análise estatística utilizou o teste de qui-quadrado e odds ratio (OR, na sigla em inglês) com intervalo de confiança (IC) de 95%.
Os testes de HPV foram 3,26% positivos para HPV16-HPV18 e 9,92% positivos para 12 outros HPVs, com uma taxa de encaminhamento de colposcopia 3,7 vezes maior do que o programa de citologia, que teve 1,68% de anormalidades. O teste de HPV detectou 103 NIC2, 89 NIC3 e um AIS, em comparação com 24 NIC2 e 54 NIC3 detectados por citologia (p < 0,0001 ). O rastreio por teste de HPV no grupo etário 25 a 29 anos teve 2,4 a 3,0 vezes mais positividade, 13,0% de encaminhamento para colposcopia, 2 vezes mais que mulheres de 30 a 39 anos (7,7%; p < 0,0001 ), e detectou 20 NIC3 e 3 cânceres em estágio inicial versus nove NIC3 e nenhum câncer pelo rastreio citológico (NIC3 OR= 2,10; 96%CI: 0,91 -5,25; p = 0,043). O VPP da colposcopia para NIC2+ variou de 29,5 a 41,0% no programa de teste de HPV.
Houve um aumento significativo na detecção de lesões pré-cancerosas do colo do útero em um curto período de rastreamento com teste de HPV. Em mulheres < 30 anos, o teste de HPV exibiu mais positividade, alta taxa de encaminhamento para colposcopia com VPP semelhante a mulheres mais velhas, e mais detecção de HSIL e de câncer cervical em estágio inicial.
Resumo
Revista Brasileira de Ginecologia e Obstetrícia. 2015;37(8):381-387
DOI 10.1590/SO100-720320150005393
Avaliar o tempo de espera para obter a primeira colposcopia por mulheres com teste de Papanicolaou alterado.
Estudo de coorte retrospectivo desenvolvido com pacientes que demandaram colposcopia para esclarecer o resultado de colpocitologia alterada, entre janeiro de 2002 e agosto de 2008, em região metropolitana do Brasil. Os tempos de espera foram definidos como: Tempo de Espera Total (intervalo entre a data do resultado da citologia e a data da primeira colposcopia); Tempo de Espera Parcial A (intervalo entre a data do resultado da citologia e a data do encaminhamento da unidade de origem); e Tempo de Espera Parcial B (intervalo entre a data do encaminhamento da unidade de origem e a data da primeira colposcopia). Foram calculadas médias, medianas e frequências absolutas e relativas. Os testes de Kruskal-Wallis e do χ2 de Pearson foram usados para verificar a significância estatística.
1.544 mulheres foram incluídas, com média de idade de 34 anos (DP=12,6 anos). A maior parte teve acesso ao exame dentro de 30 dias (65,8%) ou de 60 dias (92,8%) a partir da data do encaminhamento da unidade de origem. As médias do Tempo de Espera Total, do Tempo de Espera Parcial A e do Tempo de Espera Parcial B foram de 94,5 dias (DP=96,8 dias), 67,8 dias (DP=95,3 dias) e 29,2 dias (DP=35,1 dias), respectivamente.
Grande parte das mulheres teve acesso à colposcopia dentro de 60 dias após o encaminhamento feito na unidade de origem, mas a espera total foi longa. Medidas para reduzir o tempo de espera para a primeira colposcopia podem ajudar a melhorar a qualidade da atenção no âmbito do controle do câncer do colo do útero e devem ser direcionadas à etapa entre a data do resultado da citologia e o encaminhamento para o polo de colposcopia.
Resumo
Revista Brasileira de Ginecologia e Obstetrícia. 2015;37(5):229-232
DOI 10.1590/SO100-720320150005295
Comparar a frequência do resultado citopatológico de ASCUS em mulheres gestantes e não gestantes, estratificadas em grupos etários.
Foram analisados 1.336.180 resultados de exames citopatológicos realizados de forma oportunística, no período entre 2000 e 2009 (10 anos) com a finalidade de rastreamento do carcinoma do colo do útero. Foram feitas comparações entre gestantes e não gestantes, com estratificação das amostras em três grupos etários (20-24, 25-29 e 30-34 anos). Foi utilizado o teste do χ2 e a medida da magnitude da associação foi analisada por valores estimados de Odds Ratio (OR) com intervalo de confiança de 95% (IC95%).
Ao total, 447.489 amostras foram excluídas com base nos critérios adotados, totalizando uma amostra final de 37.137 mulheres gestantes e 851.554 não gestantes. O resultado citopatológico de ASCUS foi detectado em 1,2% dos casos, havendo diferença significante entre gestantes e não gestantes nas faixas etárias entre 20-24 anos (OR=0,85; IC95% 0,75-0,97) e 25-29 anos (OR=0,78; IC95% 0,63-0,96). Não houve diferença no grupo entre 30-34 anos (OR=0,76; IC95% 0,57-1,03).
Este estudo sugeriu que mulheres não gestantes apresentam maior prevalência de ASCUS, mais evidente no grupo etário de 20 a 29 anos. A coleta do exame citopatológico não deve ser um exame compulsório na rotina do pré-natal.
Resumo
. ;:192-197
DOI 10.1590/S0100-7203201400050002
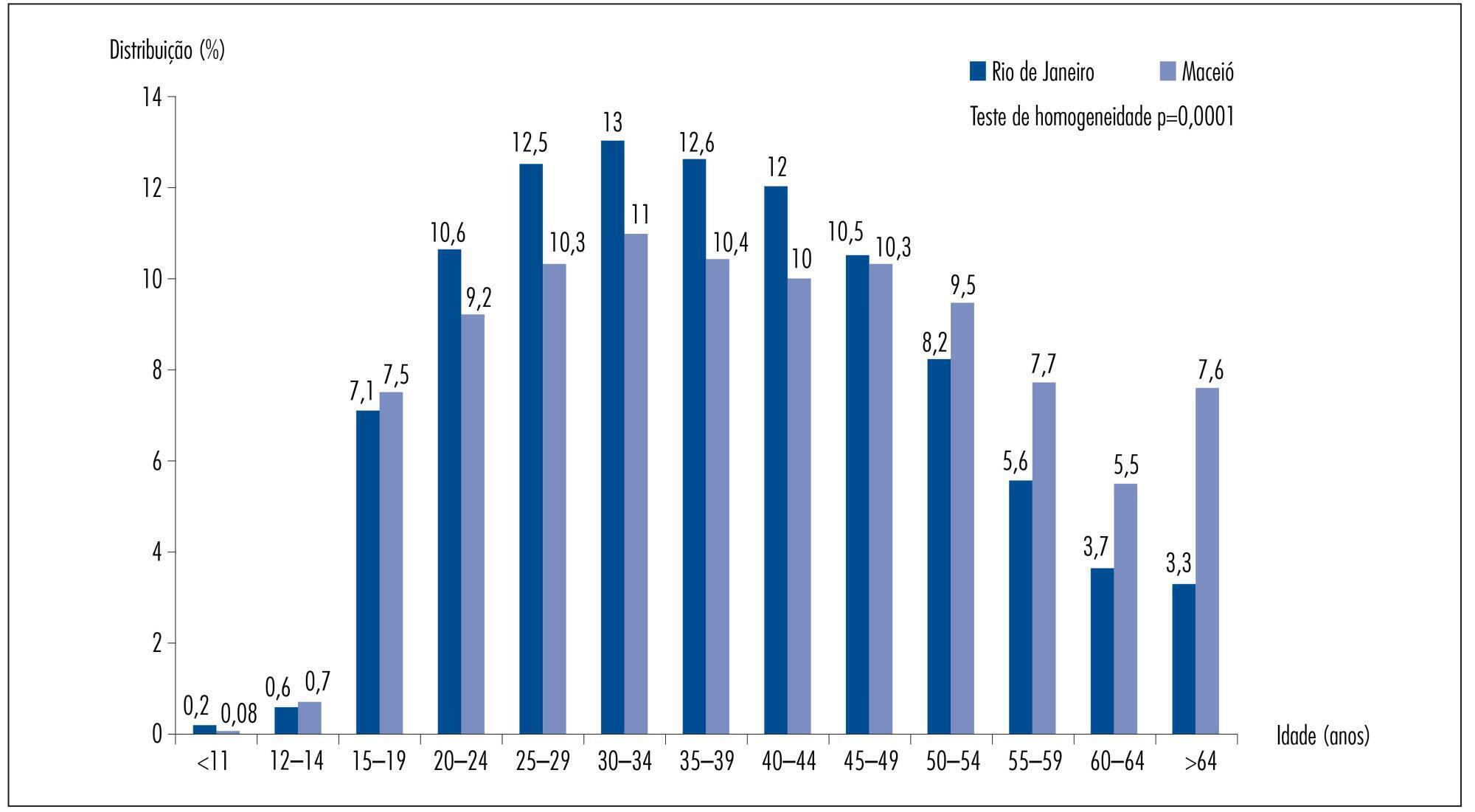
Analisar a prevalência dos resultados citopatológicos empregados para o rastreamento do câncer do colo do útero em relação à faixa etária da mulher e ao tempo de realização do último exame, no Rio de Janeiro e Maceió, pelo Sistema Único de Saúde.
Foram analisadas as informações do Sistema de Informação do Câncer do Colo do Útero referentes aos resultados dos exames citopatológicos realizados em 2011, que totalizaram 206.550 para Rio de Janeiro e 45.243 para Maceió.
No Rio de Janeiro, predominaram exames citopatológicos realizados com intervalo de um e dois anos e, em Maceió, controles com intervalo de um e três anos. As mulheres atendidas no Maceió eram mais velhas do que aquelas do Rio de Janeiro. A prevalência do resultado citopatológico carcinoma escamoso invasor foi semelhante entre os municípios, porém todos os demais resultados apresentaram prevalência superior no Rio de Janeiro: atipias de significado indeterminado em células escamosas (RP=5,32; IC95% 4,66-6,07); atipias de significado indeterminado não podendo excluir lesão de alto grau (RP=4,27; IC95% 3,15-5,78); células glandulares atípicas (RP=10,02; IC95% 5,66-17,76); lesão intraepitelial escamosa de baixo grau (RP=6,10; IC95% 5,27-7,07); lesão intraepitelial escamosa de alto grau (RP=8,90; IC95% 6,50-12,18) e adenocarcinoma (RP=3,00; IC95% 1,21-7,44). A taxa de amostras insatisfatórias para a análise foi duas vezes maior e de lâminas rejeitadas foi cinco vezes maior em Maceió, quando comparado ao Rio de Janeiro.
As taxas de prevalência de resultados citopatológicos foram significativamente superiores no Rio de Janeiro do que em Maceió, e não há informações objetivas que possam justificar tal diferença. Uma hipótese é que haveria diferença no desempenho diagnóstico do exame citopatológico, o que poderia estar relacionada à qualidade do exame. Assim, tais achados sugerem que seria necessário avaliar este cenário no âmbito nacional, com ênfase no desempenho do exame citopatológico, visando melhorar a efetividade do controle do câncer de colo do útero.