Resumo
. ;:597-606
O objetivo do presente estudo foi avaliar a qualidade do vínculo mãe-filho em três contextos diferentes relacionados ao trabalho de parto, ou seja, parto vaginal, cesariana eletiva e cesariana intraparto.
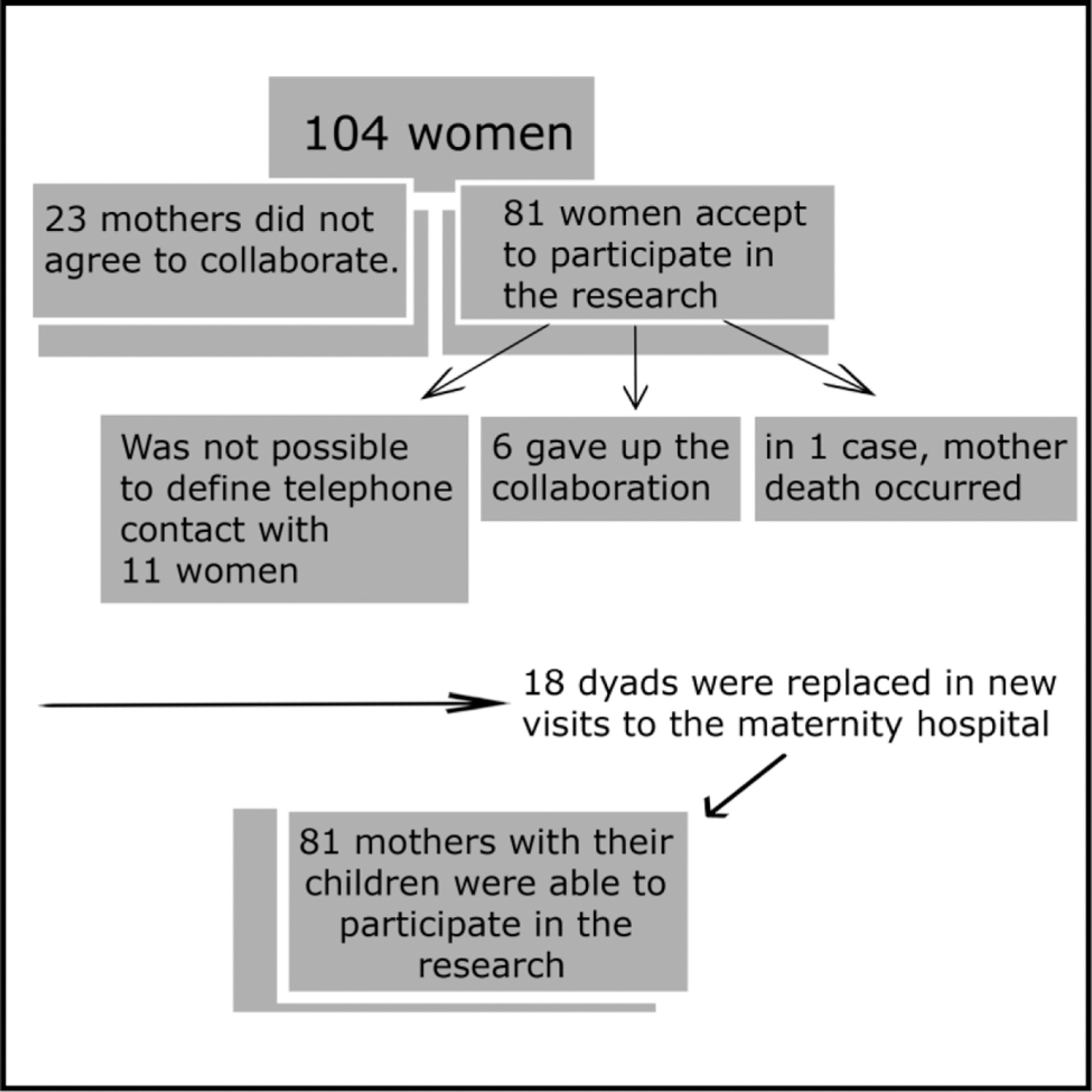
Estudo clínico observacional, transversal, realizado em duas cidades do estado de São Paulo, Brasil. A amostra do estudo foi composta por 81 recém-nascidos sem maiores complicações durante a gravidez e o parto, com idades entre 3 e 4 meses, e suas respectivas mães, com idades entre 20 e 35 anos, primíparas, residentes nas cidades de Palmital e Ourinhos, estado de São Paulo, Brasil. A avaliação da qualidade da interação materno-filial foi realizada por meio de análise de vídeo-imagem, utilizando o Protocolo de Observação da Interação Mãe-Bebê de 0 a 6 meses (POIMB 0-6).
Mães que tiveram parto vaginal tiveram maior quantidade de contato visual ou tentativa de contato visual (p = 0,034), melhor resposta ao comportamento social da criança (p = 0,001) e maior sensibilidade (p = 0,007) que as demais. Os filhos também mostraram maior interação com elas, pois olhavam com mais frequência para o rosto da mãe (p < 0,008) e respondiam com mais frequência ao estímulo comunicativo da mãe (p < 0,001).
Considerando a ocorrência do parto vaginal, conclui-se que a interação entre a díade mãe-filho é quantitativamente maior e qualitativamente melhor quando comparada à cesariana intraparto ou eletiva.
Resumo
. ;:522-528
Identificar as taxas de cesárea de acordo com a Classificação de Robson nas cinco regiões do Brasil.
Estudo epidemiológico descritivo utilizando dados secundários obtidos do Departamento de Informática do Sistema Único de Saúde (Datasus) entre 1° de janeiro de 2014 e 31 de dezembro de 2016, incluindo todos os nascidos vivos no Brasil.
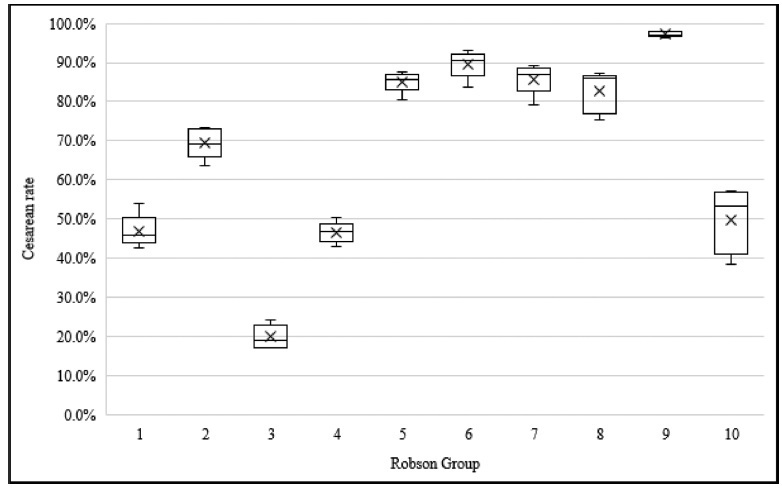
Cesáreas representaram 56% de todos os nascimentos. A amostra foi dividida em 11 grupos, e partos vaginais forammais frequentes nos grupos 1 (53,6%), 3(80,0%) e 4 (55,1%). As maiores taxas de cesárea foram encontradas nos grupos 5 (85,7%), 6 (89,5%), 7 (85,2%) e 9 (97,0%). A taxa geral de cesárea variou de 46,2% no Norte a 62,1% no Centro-Oeste. O grupo 5 representou a maior população obstétrica no Sul, Sudeste e Centro-Oeste, e o grupo 3, no Norte e Nordeste. O grupo 5 contribuiu mais para a taxa geral de cesárea, totalizando 30,8%.
Mais da metade dos nascimentos no Brasil ocorreu por cesárea. O Centro- Oeste apresentou a maior taxa, e o Norte, a mais baixa. A maior população obstétrica no Norte e no Nordeste foi o grupo 3, enquanto no Sul, Sudeste e Centro-Oeste foi o grupo 5. Entre todas as regiões, amaior contribuição para a taxa geral de cesárea foi do grupo 5.
Resumo
. ;:476-484
Nem sempre a indução do parto termina emparto vaginal, expondo tanto a mãe quanto o feto aos riscos inerentes ao procedimento de indução, ou a uma possível cesárea. A ultrassonografia transvaginal (UTV) semostrou interessante instrumento na predição da prematuridade e, neste estudo, utilizamos este instrumento na situação inversa: indução do parto no pós-datismo.
Avaliamos variáveis ultrassonográficas do colo uterino (comprimento, presença de afunilamento, dilatação do orifício interno do colo, eco glandular endocervical [EGE] evidente ou não, e alterações morfológicas do colo uterino à compressão fúndica uterina) antes do início da indução em gestantes com pósdatismo, na tentativa de encontrar um possível preditor de falha de indução. O índice de Bishop (IB) também foi utilizado para fins de comparação. Três grupos foram avaliados: indução bem-sucedida x malsucedida; parto vaginal x cesárea (excluindo casos de sofrimento fetal agudo[SFA]); e parto vaginal x cesárea (incluindo casos de SFA). Além disso, um quarto grupo composto apenas pelas primíparas dos outros três grupos também foi avaliado.
Com base em todas as características estudadas e combinações de variáveis, o comprimento do colo uterino ≥ 3,0 cm e IB ≤ 2 foram os melhores preditores em todos os grupos analisados.
Apesar de a UTV do colo uterino ser um bomexame para rastreamento de indução malsucedida, não deve ser usado para se indicar uma cesariana.
Resumo
. ;:301-307
A episiotomia é um procedimento controverso, devido, em parte, à discussão sobre sua realização ter ultrapassado o campo do debate cientifico, sendo adotada como indicador associado com a "humanização do parto." A literatura mostra que a episiotomia não deve ser realizada rotineiramente, mas de forma seletiva. Questões relativas à sua indicação, técnica de realização e associação com lacerações perineais graves são objeto de amplo debate e pesquisa.
Revisar a literatura para avaliar se a realização da episiotomia seletiva protege contra lacerações perineais graves, quais são suas indicações, e qual a melhor técnica para realizar este procedimento.
Foi realizada busca no PubMed com os termos episiotomy ou perineal lacerations utilizando o filtro clinical trial. Foram selecionados os artigos que tratavam do risco de lacerações perineais graves com e sem episiotomia, ou de técnicas de proteção perineal ou de episiotomia.
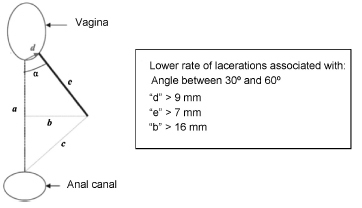
Foram identificados 141 artigos, dos quais 24 foram incluídos na revisão. Dos 13 estudos que avaliaram o risco de lacerações graves com e sem episiotomia, 5 demonstraram o papel protetor da episiotomia seletiva, e 4 não mostraram diferenças significativas entre os grupos. Três pequenos estudos confirmaram o achado de que a episiotomia deve ser realizada seletiva e não rotineiramente, e um estudo mostrou que a episiotomia mediana aumenta o risco de lacerações graves. Quanto às indicações, as mais citadas foram a primiparidade, peso fetal maior do que 4kg, período expulsivo prolongado, parto operatório e distocia de ombro. Quanto à técnica, episiotomias realizadas com ângulos mais abertos (> 40°) e mais precocemente no período expulsivo (antes do "coroamento") parecem ser mais protetoras.
Episiotomias seletivas reduzem o risco de lacerações graves comparativamente à não realização de episiotomia ou à realização de episiotomia rotineira. Para esse resultado, é fundamental a utilização de técnica operatória correta, principalmente em relação ao ângulo de inclinação e distância da fúrcula vaginal, além do momento de sua realização. Deixar de realizar a episiotomia, com a técnica correta e quando bem indicada, pode aumentar o risco de lacerações perineais graves.
Resumo
Revista Brasileira de Ginecologia e Obstetrícia. 2015;37(10):446-454
DOI 10.1590/SO100-720320150005264
Implantar um novo modelo de cuidado ao parto e reduzir o percentual de cesarianas entre as gestantes da UNIMED Jaboticabal.
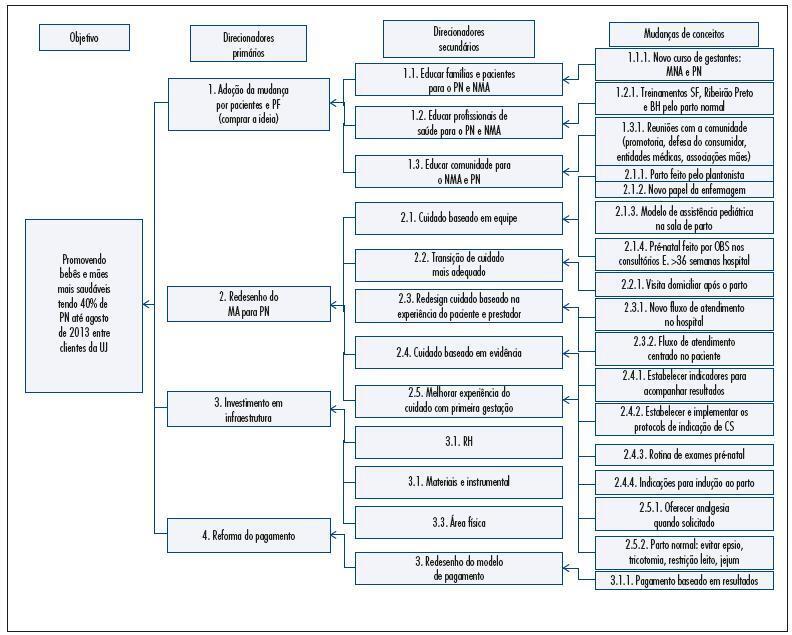
Estudo descritivo desenvolvido em uma instituição do interior paulista, que teve início em 2012 e propôs o redesenho do modelo de cuidado ao parto com a revisão de todo o processo assistencial por meio da Ciência da Melhoria Contínua. Para medir os resultados das mudanças, foram selecionados nove indicadores e suas respectivas metas.
O indicador de partos vaginais atingiu a meta de 40%, após sete meses do início da intervenção. Este indicador entre as gestantes do SUS atingiu 66%. A taxa de mortalidade perinatal decresceu 25% comparando-se 2012 a 2014 e a taxa de prematuridade foi de 3/100 nascidos vivos em 2014. O percentual de gestantes da UNIMED com 6 ou mais consultas de pré-natal atingiu 95%. Em relação aos custos hospitalares per capita referentes à assistência ao parto, notou-se um decréscimo de 27%, quando comparados os anos de 2012 e 2013. Tal queda não se sustentou e o custo hospitalar per capita, em 2014, retornou aos mesmos patamares de 2012. A remuneração dos obstetras registrou um acréscimo de 72%, se comparados os anos de 2012, 2013 e 2014. Houve queda de 61% dos custos com a unidade de terapia intensiva (UTI) neonatal, comparando os anos de 2012 e 2013. A taxa de admissão em UTI neonatal acompanhou a redução dos custos e foi de 55%, se comparados os anos de 2012 a 2014, entre as gestantes da UNIMED. Não houve o alcance da meta de 80% de participação das gestantes nos cursos de preparação para o nascimento. A porcentagem de gestantes satisfeitas e muito satisfeitas com a assistência ao parto atingiu 86%.
Este projeto atingiu seus objetivos, reduzindo o percentual de cesarianas entre as gestantes da UNIMED Jaboticabal, e constituiu-se em um exemplo concreto da realização do triplo objetivo em saúde: melhorar a experiência dos envolvidos e os resultados de saúde de populações e indivíduos e realizar estas duas tarefas com menor custo, eliminando desperdícios assistenciais.
Resumo
. ;:159-163
DOI 10.1590/SO100-720320150004973
Analisar a relação da via de parto e de outros aspectos perinatais com a ocorrência de hemorragia intracraniana em recém-nascidos de muito baixo peso em um Hospital Universitário do Sul do Brasil.
Estudo de caso-controle. Foram analisados os prontuários de todos os recém-nascidos que nasceram com peso ≤1.500 g, no período de janeiro de 2011 a setembro de 2014, e que foram submetidos ao exame de ultrassonografia transfontanela. Foram selecionados como casos os que tiveram diagnóstico de hemorragia intracraniana e como controles, os que apresentaram exame normal. As diferenças entre os grupos foram avaliadas pelo teste t de Student, do χ2 ou exato de Fisher, e a medida de associação foi a odds ratio, com intervalo de confiança de 95% e α=5%.
Foram registrados 222 nascimentos com peso ao nascer ≤1.500 g; desses, 113 foram submetidos à ultrassonografia transfontanela e puderam ser incluídos no estudo. Em 69 (61,1%) casos houve o diagnóstico de hemorragia intracraniana (casos) e 44 (38,9%) tiveram o exame de ultrassonografia transfontanela normal (controles). A maioria dos casos apresentou hemorragia grau I (96,8%) com origem na matriz germinativa (95,7%). A via de parto predominante foi a cesárea (81,2% dos casos e 72,7% dos controles). Foram registrados 5 óbitos, sendo 3 casos e 2 controles. A idade gestacional variou de 24 a 37 semanas. O peso ao nascer mediano foi de 1.205 g (variação: 675-1.500 g). O tempo de internação hospitalar mediano do bebê foi de 52 dias, variando de 5 a 163 dias.
A hemorragia intracraniana da matriz germinativa grau I foi a mais frequente. Não foram encontradas diferenças entre casos e controles para as variáveis estudadas. O baixo número de recém-nascidos que foram submetidos à ultrassonografia transfontanela limitou o tamanho amostral e os resultados do estudo.
Resumo
Revista Brasileira de Ginecologia e Obstetrícia. 2014;36(11):519-524
DOI 10.1590/S0100-720320140005100
Validar questionário para conhecer e descrever a percepção dos médicos especialistas em ginecologia e obstetrícia quanto à vivência e autoconfiança no atendimento de emergências no parto vaginal.
Estudo prospectivo de validação de instrumento constituído por afirmativas sobre atendimento nas emergências: parto pélvico (n=23), distocia de ombros (n=20), hemorragia pós-parto (n=24), parto fórcipe (n=32) e vácuo extrator (n=5). Os participantes opinaram sobre cada item segundo escala de Likert (0=discordo plenamente, 1=discordo parcialmente, 2=indiferente, 3=concordo parcialmente e 4=concordo plenamente). O questionário foi aplicado a 12 especialistas em ginecologia e obstetrícia esperando-se encontrar nível de compreensão superior a 80%. Uma escala de cinco pontos foi empregada para avaliar a compreensão de cada questão (de 0=não entendi nada a 5=entendi perfeitamente e não tenho dúvidas). Valores acima de 4 foram considerados indicadores de compreensão suficiente. O instrumento utilizado foi especialmente elaborado para atender às especificidades demandadas. A análise da confiabilidade interna foi pelo coeficiente alfa de Cronbach. Para a validação externa foram calculadas a proporção de itens com plena compreensão, por cada grupo. Para fins de investigação, o alfa deve ser maior do que 0,7.
Os participantes apresentavam média de idade de 33,3 anos, com desvio padrão (DP) de 5,0 anos, e tempo de formado médio de 5,8 anos (DP=1,3anos). Todos eram especialistas com residência médica em Ginecologia e Obstetrícia. A média da proporção de participantes que compreenderam plenamente os itens de cada emergência estudada foi: parto pélvico 97,3%, distocia de ombros 96,7%, hemorragia pós-parto 99,7%, parto fórcipe 97,4%, e vácuo extrator 98,3%. Os resultados do alfa de Cronbach, para os itens de cada emergência estudada, foram: parto pélvico 0,85, sendo o limite inferior do intervalo de confiança de 95% (IC95%) 0,72, distocia de ombros 0,74 (limite inferior do IC95%=0,51), hemorragia pós-parto 0,79 (limite inferior do IC95%=0,61), parto fórcipe 0,96 (limite inferior do IC95%=0,92), e vácuo extrator 0,90 (limite inferior do IC95%=0,79).
O questionário validado é instrumento útil para conhecer e descrever a percepção do médico quanto à vivência e autoconfiança no atendimento de emergências na assistência ao parto vaginal.
Resumo
Revista Brasileira de Ginecologia e Obstetrícia. 2013;35(11):516-522
DOI 10.1590/S0100-72032013001100007
OBJETIVO: Analisar o impacto do parto vaginal, após uma cesárea prévia, sobre os resultados perinatais. MÉTODOS: Estudo caso-controle, com seleção de casos incidentes e controles consecutivos, no qual foram analisadas variáveis maternas e perinatais. Compararam-se gestantes secundigestas com parto cesáreo prévio (n=375) e que deram à luz via transpélvica (PVPC), com gestantes com os mesmos critérios de inclusão, mas submetidas a operação cesariana (PCPC, n=375). Foram considerados critérios de inclusão: gestantes secundigestas que tenham dado à luz por meio de parto cesariana na gestação anterior; gestação única e de termo; feto em apresentação cefálica, sem malformação congênita; ausência de placenta prévia ou qualquer tipo de sangramento de terceiro trimestre gestacional. RESULTADOS: No estudo, a taxa de PVPC foi de 45,6%, sendo que 20 deles (5,3%) foram ultimados com o fórceps. Observou-se associação significante entre PVPC e idade materna inferior a 19 anos (p<0,01), etnia caucasiana (p<0,05), número médio de consultas de pré-natal (p<0,001), tempo de ruptura prematura das membranas (p<0,01), tempo de trabalho de parto inferior a 12h (p<0,045), índice de Apgar inferior a sete no 5º minuto (p<0,05), tocotraumatismo fetal (p<0,01) e anoxia (p<0,006). No grupo de recém-nascidos por PCPC observou-se maior frequência de taquipneia transitória (p<0,014), disfunções respiratórias (p<0,04) e maior tempo de internação na unidade de tratamento intensivo neonatal (p<0,016). Houve apenas um caso de ruptura uterina no grupo PVPC. O número de neomortos foi idêntico em ambos os grupos. CONCLUSÕES: A via de parto vaginal em secundigestas com cesárea prévia associou-se a aumento significativo da morbidade neonatal. Serão necessários mais estudos para elaborar estratégias que visem melhorias dos resultados perinatais e de auxílio aos profissionais, de forma que estes possam melhor orientar as suas pacientes na escolha da via de parto mais adequada.