Resumo
. ;:384-392
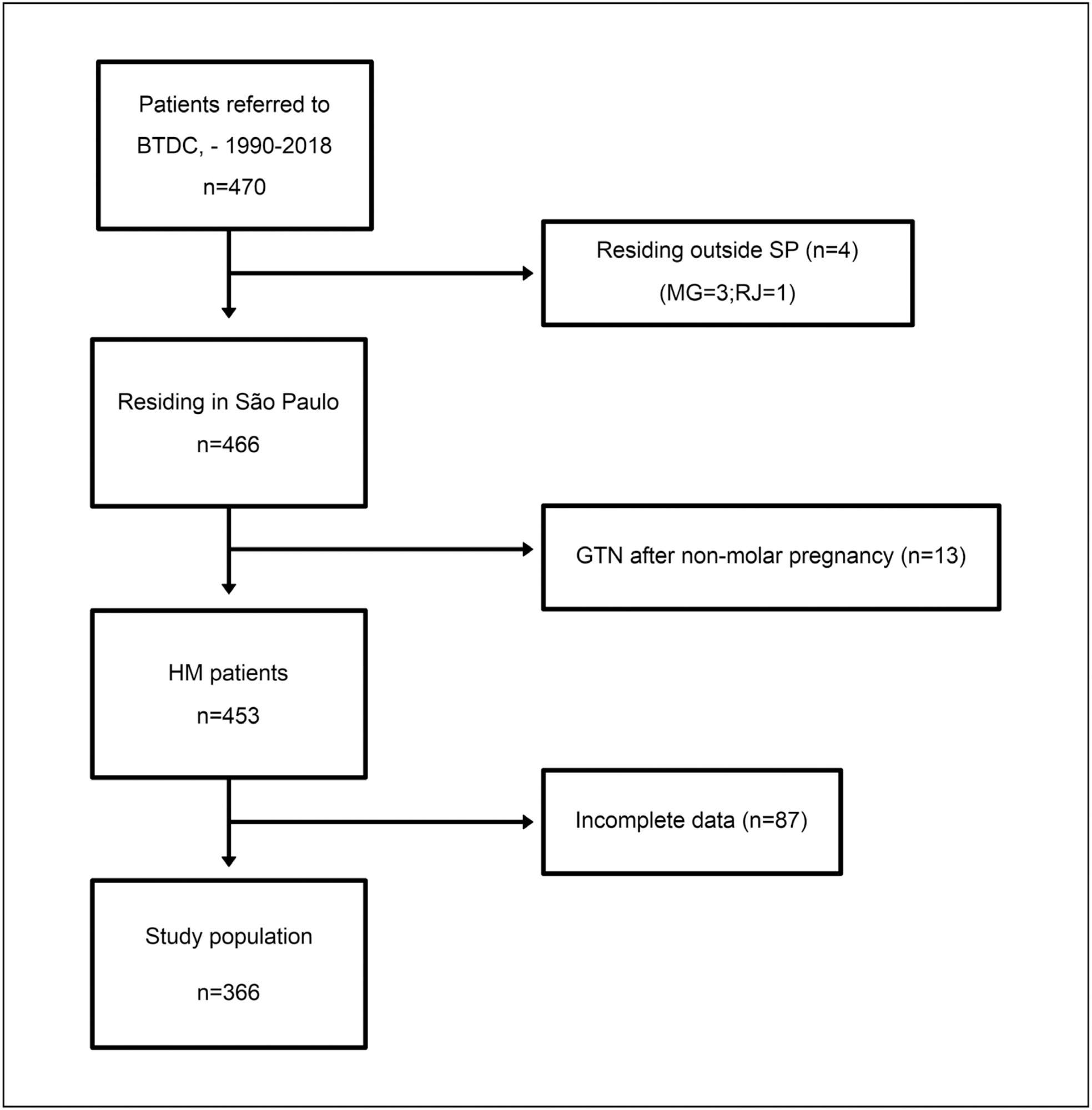
Avaliar a possível relação entre estado clínico na apresentação e distância percorrida a partir do distrito de saúde em mulheres com doença trofoblástica gestacional.
Estudo transversal incluindo mulheres com doença trofoblástica gestacional dos 17 distritos de saúde do estado de São Paulo (I–XVII), Brasil, encaminhadas ao Centro de Doenças Trofoblásticas de Botucatu (distrito VI), entre 1990 e 2018. Na admissão, avaliaram-se mola hidatiforme pelo sistema de pontuação de risco de Berkowitz et al. e neoplasia trofoblástica gestacional pelo escore de risco/estadiamento Federação Internacional de Ginecologia e Obstetrícia / Organização Mundial da Saúde (FIGO/OMS). Coletaram-se dados demográficos, clínicos e distância percorrida e análises de regressão múltipla foram realizadas.
Este estudo incluiu 366 mulheres (335 mola hidatiforme, 31 neoplasia trofoblástica gestacional). O estado clínico na apresentação e distância percorrida diferiram significativamente entre o centro especializado e demais distritos. Nas pacientes encaminhadas pelos distritos IX (β = 2,38 [0,87–3,88], p = 0,002) e XVI (β = 0,78 [0,02–1,55], p = 0,045), os escores de mola hidatiforme foram maiores que no centro especializado. As pacientes com neoplasia trofoblástica gestacional do distrito XVI apresentaram escores FIGO 3,32 vezes maior que no centro especializado (β = 3,32, 95% CI = 0,78–5,87, p = 0,010). A distância percorrida pelas pacientes dos distritos IX (200km) e XVI (203,5km) foi significativamente maior do que a percorrida pelas pacientes do centro especializado (76km).
Pacientes de distritos de saúde fora da cobertura do centro especializado apresentaram escores de risco mais alto para mola hidatiforme e para neoplasia trofoblástica gestacional na admissão. Longas distâncias (>80 km) pareceram influenciar negativamente o estado clínico da doença trofoblástica gestacional na apresentação, indicando barreiras no acesso a centros especializados.
Resumo
. ;:343-351
Avaliar aspectos emocionais e clínicos observados em mulheres com doença trofoblástica gestacional (DTG) acompanhadas em um centro de referência (CR), por equipe multiprofissional.
Estudo de coorte retrospectivo nos prontuários clínicos de 186 mulheres comDTG, e dos aspectos emocionais (AE) observados nessas mulheres pela equipe de psicólogas e registrados nos 389 grupos de apoio (GAs), ocorridos de 2014 a 2018.
As pacientes eram jovens (idade média 31,2 anos), 47% sem filhos vivos, 60% tinham desejado ou planejado esta gravidez e 50% delas participaram de dois ou mais GAs. A maioria (n=137-73,6%) apresentou remissão espontânea da gestação molar com mediana de 10 semanas e um tempo total de seguimento de 7 meses. Quarenta e nove mulheres (26,3%) evoluíram para neoplasia trofoblástica gestacional (NTG); amediana para atingir a remissão após tratamento comquimioterapia foi de 19 semanas e o tempo total de seguimento foi de 36 meses. Os AE incluíram variados graus de ansiedade e depressão, mais evidentes em 9,1% das nossas pacientes; tais AE tenderam a ocorrer mais em mulheres com idade acima de 40 anos (p=0,067), com menor escolaridade (p=0,054), com evolução para NTG (p=0,018), e nas que necessitaram de tratamento quimioterápico com regime de múltiplos agentes (p=0,028), ou de histerectomia complementar ao tratamento clínico (p=0,001).
Este estudo mostrou presença de vários AE associados em todos os tipos de DTG. Destaca tambéma importância de umatendimento psicológico especializado, somente encontrado nos CR, que é essencial para ajudar na recuperação da saúde mental dessas mulheres.
Resumo
. ;:323-328
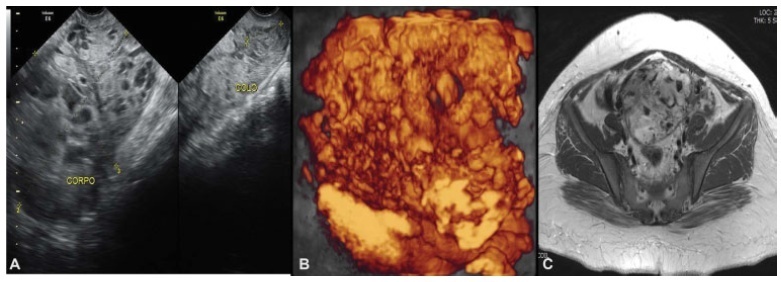
Mola hidatiforme completa (MHC) é um tipo raro de gravidez, na qual 15 a 20% dos casos podem desenvolver neoplasia trofoblástica gestacional (NTG). O diagnóstico de NTG deve ser feito o mais cedo possível, pelo monitoramento semanal do hCG sérico após esvaziamento uterino. Relatamos o caso de uma paciente primigesta, de 23 anos de idade, com MHC, sem vigilância de hCG após esvaziamento uterino. Dois meses depois, a paciente compareceu na emergência com sangramento vaginal, sendo encaminhada ao Centro de Doenças Trofoblásticas do Hospital São Paulo, onde foi diagnosticada com NTG de alto risco, estádio e score de risco III:7 de acordo com a The International Federation of Gynecology and Obstetrics/Organização Mundial de Saúde (FIGO/OMS). O exame ultrassonográfico revelou útero aumentado com uma massa heterogênea constituída pormúltiplos vasos volumosos invadindo e desestruturando o miométrio. A paciente evoluiu com piora progressiva do sangramento vaginal após quimioterapia com o regime etoposide, methotrexate, actinomycin D, cyclophosphamide and vincristine (EMA-CO). Ela foi submetida a transfusão de sangue e embolização das artérias uterinas devido aos episódios graves de hemorragia vaginal, com completo controle do sangramento. O hCG atingiu valor negativo após o terceiro ciclo, havendo regressão completa da vascularização uterina anômala, assim como recuperação da anatomia uterina. O tratamento em um centro de referência permitiu o manejo adequado, principalmente no que se refere à embolização das artérias uterinas através da punção percutânea da artéria femoral, que foi crucial para evitar a histerectomia, permitindo a cura da NTG e a manutenção da vida reprodutiva.
Resumo
. ;:240-247
Comparar o efeito de alta dose de vitamina A (VitA) no seguimento pósmolar de pacientes com gonadotrofina coriônica humana (hCG) sérica apresentando valoresbaixoseem platô(L&P).
Estudo retrospectivo de série de casos comparando duas coortes não simultâneas. Grupo controle (CG): 34 pacientes com títulos de hCG sérico L&P submetidos a manejo expectante por 6 meses após o esvaziamento uterino, de 1992 a 2010; Grupo de Estudo (SG): de 2011 a 2017, 32 pacientes em condições semelhantes de hCG receberam Vit-A na dose de 200.000 IU por dia, do momento da identificação dohCG em platôate o primeirohCG normaloudiagnóstico de progressão para neoplasia trofoblástica gestacional (NTG). O presente estudo foi aprovado pelo Comitê de Ética da Instituição na qual foi desenvolvido.
Em ambososgrupos, aprevalência de hCGL&P foi < 5%. No SG, os níveis de hCGemplatô forammaiores (CG = 85.5 versus SG = 195 IU/L; p = 0,028), e foram significantemente menores tanto a prevalência de NTG pós-molar (CG = 29.4% versus SG = 6.3%, p = 0,034) como o tempo de seguimento (CG = 14 versus SG = 10 meses, p < 0.001). Na evolução para NTG não houve diferença no estadiamento da Interna tional Federation of Gynecology and Obstetrics (FIGO, na sigla em inglês) ou na agressividade do tratamento. Com altas doses de Vit-A não houve qualquer efeito tóxico relevante. Não houve casos de recidiva de NTG ou de óbito.
O uso limitado de altas doses de Vit-A parace ser seguro e apresenta efeitos significativos na evolução de pacientes em controle pós-molar com títulos de hCG sérico L&P, e pode diminuir o desenvolvimento de NTG pós-molar nessa população.

Resumo
Revista Brasileira de Ginecologia e Obstetrícia. 2014;36(11):529-529
DOI 10.1590/S0100-72032014T0003
Dissertação apresentada ao Curso de Mestrado Profissional em Saúde Materno-Infantil da Universidade Federal Fluminense, como requisito para obtenção do grau de Mestre em Saúde Materno-Infantil. Área de Concentração: Saúde da Mulher e da Criança, em 16 de maio de 2014.
OBJETIVO: avaliar o risco da ocorrência de neoplasia trofoblástica gestacional (NTG) após a normalização da gonadotrofina coriônica humana (hCG) no seguimento pós-molar. PACIENTES E MÉTODOS: trata-se de estudo retrospectivo, tipo coorte não concorrente, colaborativo interinstitucional, realizado nos Centros de Referência em Doença Trofoblástica Gestacional da SCMRJ, HUAP-UFF, ME-UFRJ, HC-UNESP e HC-UFG. Foram analisados dos prontuários médicos de pacientes acompanhadas nesses Serviços, entre os anos de 2002 e 2013. Esse projeto foi aprovado pelo Comitê de Ética em Pesquisa. RESULTADOS: entre as pacientes que cursaram com remissão espontânea, 10 (0,4% - 1 em cada 201 casos de MH) evoluíram com NTG após a normalização de hCG (p<0,0001; IC95% 0,2–0,7). Quando se analisa o risco de NTG após a normalização de hCG nos diferentes tipos de gravidez molar, observou-se sua ocorrência em 9/2016 (0,4% - 1 em cada 224 casos) dentre as pacientes com mola hidatiforme completa - MHC (p<0,0001; IC95% 0,2–0,7), de 1/982 (0,1% - 1 em cada 985 casos) dentre as pacientes com mola hidatiforme parcial - MHP (p<0,0001; IC95% 0,02–0,5) e em nenhuma das pacientes com gravidez molar gemelar - GMG. Consoante o tempo de normalização de hCG, a ocorrência de NTG foi observada em 1/1595 (0,06% - 1 em cada 1595 casos de MH) das pacientes cujo hCG normalizou com menos de 56 dias (p<0,0001; IC95% 0,01–0,3), enquanto que entre aquelas cujo hCG normalizou com mais de 56 dias a NTG ocorreu em 9/1416 (0,6% - 1 em cada 157 casos de MH) das pacientes (p<0,0001; IC95% 0,3–1,1), exibindo um OR de 10,19 (p=0,02; IC95% 1,29–80,58). CONCLUSÕES: o risco de NTG após a normalização de hCG é ínfimo. Parece-nos razoável que seja dada alta para a paciente com MHP após a primeira dosagem normal de hCG. Nos casos de MHC e GMG, esse seguimento deve ser mantido por 6 meses.
Resumo
Revista Brasileira de Ginecologia e Obstetrícia. 1998;20(7):415-419
DOI 10.1590/S0100-72031998000700008
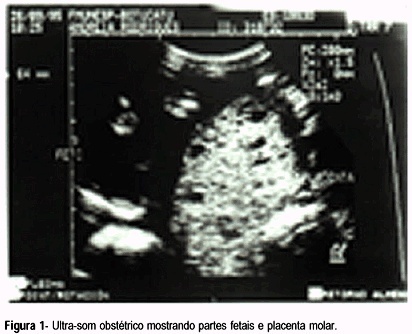
A gravidez gemelar na qual coexistem um feto normal e uma mola completa é um evento raro. Complicações clínicas e aumento de risco de malignização são de importância nesta patologia. Este trabalho descreve um caso de diagnóstico tardio em decorrência da presença do feto. Este diagnóstico foi feito no momento da resolução da gestação e confirmado por estudo histopatológico e citometria de fluxo. A resolução da gestação foi por via transpélvica em decorrência de hemorragia uterina maciça. O seguimento pós-molar evidenciou a persistência de níveis elevados de bhCG, obtendo-se remissão completa da doença com o uso do metotrexato. À luz deste caso, discutem-se o diagnóstico, a história natural e a conduta desta rara intercorrência na clínica obstétrica.
Resumo
Revista Brasileira de Ginecologia e Obstetrícia. 1999;21(1):55-58
DOI 10.1590/S0100-72031999000100009
O objetivo deste relato é a apresentação de um caso de doença trofoblástica gestacional com metástases pulmonares, cujas imagens persistiram após a normalização dos títulos de fração beta do hormônio da gonadotrofina coriônica (beta-hCG) após cinco ciclos de quimioterapia (metotrexato, 20 mg/dia por 5 dias a cada 14 dias). A paciente foi submetida a ressecção das lesões por toracoscopia vídeo-assistida. O exame histológico demonstrou necrose sem evidência de tumor residual. É importante reconhecer que a persistência de nódulos pulmonares em pacientes com doença trofoblástica gestacional metastática após tratamento e normalização do beta-hCG pode não representar tumor viável mas somente necrose e/ou fibrose.
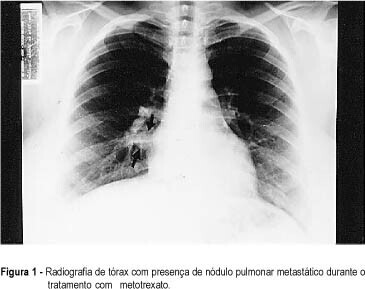
Resumo
Revista Brasileira de Ginecologia e Obstetrícia. 2000;22(3):167-173
DOI 10.1590/S0100-72032000000300008
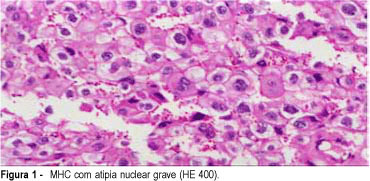
Objetivo: definir os preditores clínicos e histopatológicos mais eficientes da evolução da mola hidatiforme completa (MHC) para tumor trofoblástico gestacional (TTG). Métodos: estudo prospectivo clínico e histopatológico de todas as portadoras de MHC, atendidas entre 1990 e 1998 no Hospital das Clínicas de Botucatu -- UNESP. A avaliação clínica pré-esvaziamento molar classificou a gravidez molar em: MHC de alto risco e MHC de baixo risco. Foram analisados os preditores clínicos para TTG, estabelecidos por Goldstein et al.¹ e por outros autores2--10. A avaliação histopatológica incluiu a determinação do diagnóstico de MHC, segundo os critérios de Szulman e Surti11, e o reconhecimento dos fatores de risco para TTG, de Ayhan et al.8. Os preditores clínicos e histopatológicos foram correlacionados com o desenvolvimento de TTG pós-molar. Resultados: em 65 portadoras de MHC, cistos do ovário maiores que 6 cm e tamanho uterino maior que 16 cm foram os preditores clínicos mais eficientes de TTG. A proliferação trofoblástica, a atipia nuclear, a necrose/hemorragia, a maturação trofoblástica e a relação cito/sinciciotrofoblasto não foram preditores significativos para TTG. A correlação entre preditor clínico e histopatológico para o desenvolvimento de TTG não foi possível porque nenhum parâmetro histopatológico foi significativo. Conclusões: mais estudos são necessários para avaliar possíveis preditores de persistência (TTG) e sua aplicação no contexto clínico das MHC. Enquanto isso, a determinação seriada de hCG sérico permanece o único indicador prognóstico seguro para TTG pós-MHC.