-
Original Article
Monitoramento externo da qualidade dos exames citopatológicos cervicais na cidade do Rio de Janeiro
Revista Brasileira de Ginecologia e Obstetrícia. 2018;40(6):338-346
01/06/2018
Resumo
Original ArticleMonitoramento externo da qualidade dos exames citopatológicos cervicais na cidade do Rio de Janeiro
Revista Brasileira de Ginecologia e Obstetrícia. 2018;40(6):338-346
01/06/2018Visualizações48Ver maisResumo
Objetivo
Discutir a implementação e as contribuições do Monitoramento Externo da Qualidade na cidade do Rio de Janeiro e analisar o desempenho dos principais provedores de citopatologia cervical nessa cidade no período de setembro de 2013 a março de 2017, aqui denominado “laboratório Alfa” “e” “laboratório Beta.”
Métodos
Estudo observacional, transversal, retrospectivo, utilizando informações do Sistema de Informação de Controle do Câncer do Colo do Útero (SISCOLO), domódulo de coordenação municipal, e do relatório de Monitoramento da Qualidade Externa. As proporções de falsos positivos, falsos negativos, amostras insatisfatórias e amostras rejeitadas foramestimadas. A concordância entre os observadores foi analisada através do índice Kappa bem como a redução de divergências no período para cada laboratório estudado, comparando os resultados de cada ciclo.
Resultados
Foram selecionados 19.158 exames, dos quais 19.130 (99,85%) foram monitorados, 16.649 (87, 03%) foram revisados pela Unidade de Monitoramento da Qualidade Externa, 2.481 (12,97%) foram rejeitados e 441 (2,65%) foram considerados insatisfatório. O “laboratório Beta” apresentou excelente concordância em todos os ciclos; o “laboratório Alfa” apresentou boa concordância nos 2 primeiros ciclos (K = 0,76 e 0,79), tornando-se excelente nos 4 ciclos seguintes. O índice Kappa médio foi de 0,85, com mediana de 0,86. O percentual de discordância diagnóstica foi de 6,63% dos exames revisados, dos quais 5,38% necessitaram de mudança de conduta.
Conclusão
OMonitoramento Externo da Qualidade éum exercício de aprimoramento diagnóstico, e sua implementação foi fundamental para garantir a confiabilidade dos exames citopatológicos no município do Rio de Janeiro.
-
Original Articles
Indicadores de qualidade dos exames citopatológicos da rede pública em Minas Gerais, Brasil
Revista Brasileira de Ginecologia e Obstetrícia. 2016;38(2):65-70
01/02/2016
Resumo
Original ArticlesIndicadores de qualidade dos exames citopatológicos da rede pública em Minas Gerais, Brasil
Revista Brasileira de Ginecologia e Obstetrícia. 2016;38(2):65-70
01/02/2016Visualizações49Objetivo
Avaliar o desempenho dos laboratórios de citopatologia prestadores de serviço para o Sistema Único de Saúde (SUS) no estado de Minas Gerais, Brasil.
Métodos
estudo descritivo combase nos dados obtidos do Sistema de Informação do Câncer do Colo do Útero no período de janeiro a dezembro de 2012. Para avaliação da qualidade dos exames citopatológicos do colo do útero, foram analisados três indicadores de qualidade: índice de positividade, percentual de ASC (células escamosas atípicas) entre os exames alterados e percentual de exames compatíveis com HSIL (Lesão intraepitelial escamosa de alto grau). Os laboratórios foram classificados conforme escala de produção em:≤5.000; entre 5.001 e 10.000; entre 10.001 e 15.000 e 15.001. Após a coleta das variáveis e classificação dos laboratórios conforme escala de produção foi elaborado um banco de dados, o qual foi analisado por meio do programa Microsoft Office Excel 97-2003.
Resultados
Em 2012, no estado de Minas Gerais, 146 laboratórios prestaram serviço para o SUS realizando um total de 1.277.018 exames citopatológicos do colo do útero. Metade desses laboratórios apresentou escala de produção≤5.000 exames/ano, e efetuaram 13,1% do total de exames do estado, por outro lado 13,7% dos laboratórios apresentaram escala de produção > 15.001 exames/ano e efetuaram 49,2% do total de exames do estado. O índice de positividade apresentado pela maioria dos laboratórios que prestaram serviço para o SUS no ano de 2012, independente de sua escala de produção, foi abaixo ou muito abaixo do recomendado. Dentre os 20 laboratórios que efetuaram mais de 15.001 exames por ano, somente três apresentaram o percentual de exames compatíveis com HSIL acima do recomendado pelo Ministério da Saúde.
Conclusão
Amaioria dos laboratórios prestadores de serviço para o SUS no estado de Minas Gerais apresentou indicadores de qualidade fora dos parâmetros recomendados pelo Ministério da Saúde.
Palavras-chave: Câncer de colo do úteroControle de qualidadeEducação continuadaexame PapanicolauProgramas de rastreamentoVer mais -
Artigos Originais
Avaliação de indicadores de controle de qualidade interno de exames de citopatologia cervical realizados em laboratórios monitorados pelo Laboratório Externo de Controle de Qualidade
Revista Brasileira de Ginecologia e Obstetrícia. 2014;36(9):398-403
01/09/2014
Resumo
Artigos OriginaisAvaliação de indicadores de controle de qualidade interno de exames de citopatologia cervical realizados em laboratórios monitorados pelo Laboratório Externo de Controle de Qualidade
Revista Brasileira de Ginecologia e Obstetrícia. 2014;36(9):398-403
01/09/2014DOI 10.1590/SO100-720320140004996
Visualizações47OBJETIVOS:
Verificar o impacto da educação continuada realizada pelo Laboratório de Monitoramento Externo da Qualidade nos indicadores de monitoramento interno da qualidade dos exames citopatológicos.
MÉTODOS:
O estudo avaliou os indicadores de monitoramento interno da qualidade dos exames citopatológicos de 12 laboratórios monitorados pelo Laboratório de Monitoramento Externo da Qualidade, totalizando 185.194 exames, sendo 98.133 referentes ao período antes da educação continuada e 87.061 após a educação continuada. Os dados para avaliar os indicadores foram obtidos por meio do Sistema de Informações do Câncer do Colo do Útero disponibilizados pelo Departamento de Informática do Sistema Único de Saúde.
RESULTADOS:
Verificou-se que, após a educação continuada, quatro laboratórios mantiveram o índice de positividade (IP) dentro do recomendado, quatro que estavam abaixo passaram a ter o IP dentro do recomendado, um permaneceu baixo, dois permaneceram muito baixo e um passou de muito baixo para baixo. Em relação ao indicador percentual de exames compatíveis com lesão intraepitelial escamosa de alto grau, cinco laboratórios mantiveram o índice dentro do recomendado, três que estavam abaixo do recomendado passaram a ter esse índice acima de 0,4 e quatro permaneceram abaixo do recomendado. Os indicadores atipias de significado indeterminado/alterados e razão atipias de significado indeterminado/lesões intraepiteliais mantiveram-se dentro do recomendado em todos os laboratórios.
CONCLUSÃO:
Observou-se melhora nos indicadores de positividade e percentual de exames compatíveis com lesão intraepitelial de alto grau, mostrando que o papel desempenhado pelo Laboratório de Monitoramento Externo da Qualidade contribui para o aprimoramento dos profissionais na detecção de lesões precursoras do câncer do colo do útero.
Palavras-chave: Controle de qualidadeEducação continuadaNeoplasias do colo do útero/patologiaPatologia clínica/normasProgramas de rastreamento/normasVer mais -
Artigos Originais
Por que a prevalência de resultados citopatológicos do rastreamento do câncer do colo do útero pode variar significativamente entre duas regiões do Brasil?
Revista Brasileira de Ginecologia e Obstetrícia. 2014;36(5):192-197
01/05/2014
Resumo
Artigos OriginaisPor que a prevalência de resultados citopatológicos do rastreamento do câncer do colo do útero pode variar significativamente entre duas regiões do Brasil?
Revista Brasileira de Ginecologia e Obstetrícia. 2014;36(5):192-197
01/05/2014DOI 10.1590/S0100-7203201400050002
Visualizações28OBJETIVO:
Analisar a prevalência dos resultados citopatológicos empregados para o rastreamento do câncer do colo do útero em relação à faixa etária da mulher e ao tempo de realização do último exame, no Rio de Janeiro e Maceió, pelo Sistema Único de Saúde.
MÉTODOS:
Foram analisadas as informações do Sistema de Informação do Câncer do Colo do Útero referentes aos resultados dos exames citopatológicos realizados em 2011, que totalizaram 206.550 para Rio de Janeiro e 45.243 para Maceió.
RESULTADOS:
No Rio de Janeiro, predominaram exames citopatológicos realizados com intervalo de um e dois anos e, em Maceió, controles com intervalo de um e três anos. As mulheres atendidas no Maceió eram mais velhas do que aquelas do Rio de Janeiro. A prevalência do resultado citopatológico carcinoma escamoso invasor foi semelhante entre os municípios, porém todos os demais resultados apresentaram prevalência superior no Rio de Janeiro: atipias de significado indeterminado em células escamosas (RP=5,32; IC95% 4,66-6,07); atipias de significado indeterminado não podendo excluir lesão de alto grau (RP=4,27; IC95% 3,15-5,78); células glandulares atípicas (RP=10,02; IC95% 5,66-17,76); lesão intraepitelial escamosa de baixo grau (RP=6,10; IC95% 5,27-7,07); lesão intraepitelial escamosa de alto grau (RP=8,90; IC95% 6,50-12,18) e adenocarcinoma (RP=3,00; IC95% 1,21-7,44). A taxa de amostras insatisfatórias para a análise foi duas vezes maior e de lâminas rejeitadas foi cinco vezes maior em Maceió, quando comparado ao Rio de Janeiro.
CONCLUSÕES:
As taxas de prevalência de resultados citopatológicos foram significativamente superiores no Rio de Janeiro do que em Maceió, e não há informações objetivas que possam justificar tal diferença. Uma hipótese é que haveria diferença no desempenho diagnóstico do exame citopatológico, o que poderia estar relacionada à qualidade do exame. Assim, tais achados sugerem que seria necessário avaliar este cenário no âmbito nacional, com ênfase no desempenho do exame citopatológico, visando melhorar a efetividade do controle do câncer de colo do útero.
Palavras-chave: Câncer de colo do úteroControle de qualidadePrevalênciaProgramas de rastreamentoTeste de PapanicolaouVer mais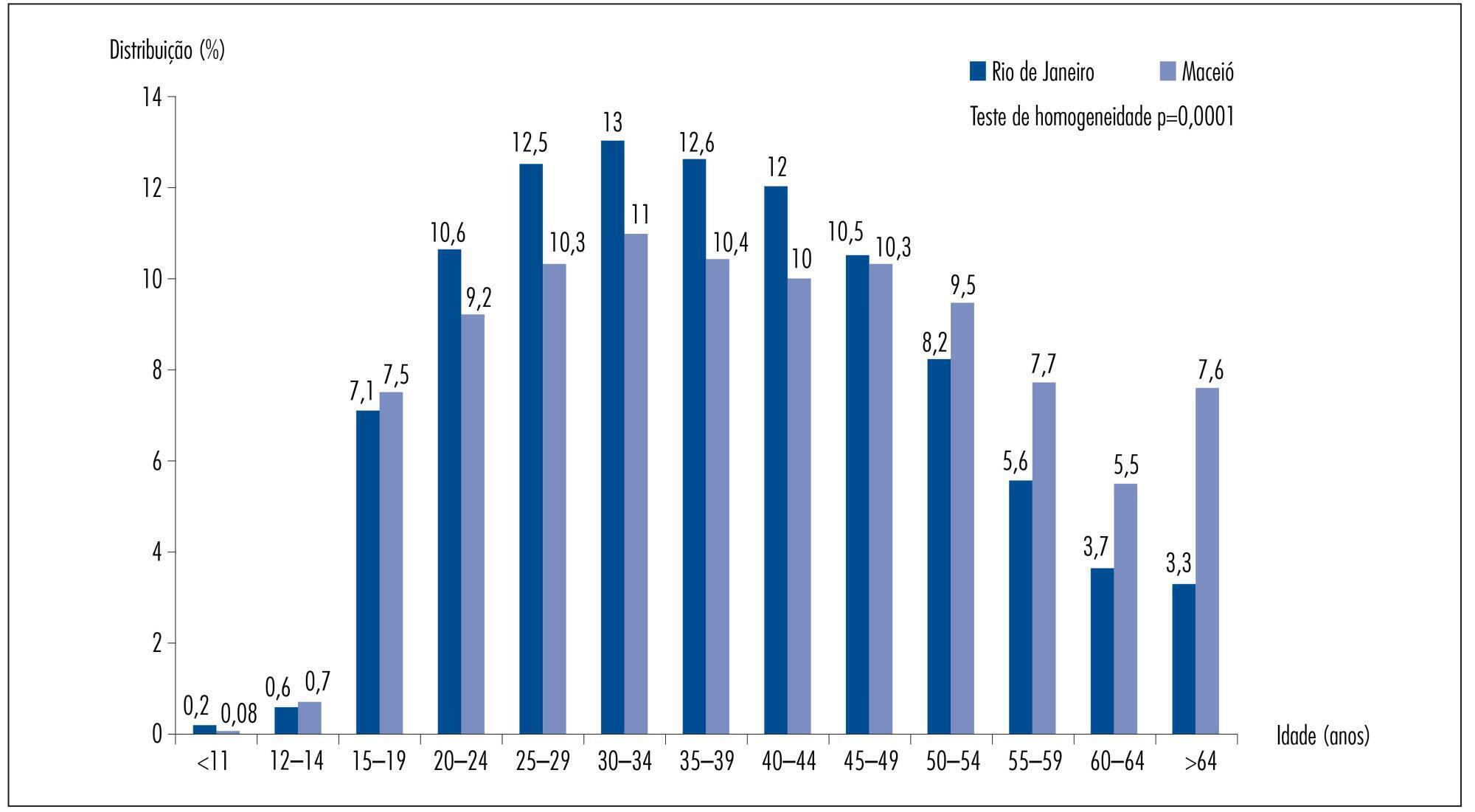
-
Artigos Originais
Monitoramento externo da qualidade dos exames citopatológicos cervicais realizados pelo Sistema Único de Saúde (SUS) no Estado de Mato Grosso do Sul
Revista Brasileira de Ginecologia e Obstetrícia. 2012;34(8):351-356
11/10/2012
Resumo
Artigos OriginaisMonitoramento externo da qualidade dos exames citopatológicos cervicais realizados pelo Sistema Único de Saúde (SUS) no Estado de Mato Grosso do Sul
Revista Brasileira de Ginecologia e Obstetrícia. 2012;34(8):351-356
11/10/2012DOI 10.1590/S0100-72032012000800002
Visualizações30Ver maisOBJETIVO: Analisar a concordância de diagnósticos citopatológicos de laboratórios credenciados e os verificados no monitoramento. MÉTODOS: Foram calculados o coeficiente de concordância global e o coeficiente Kappa de Cohen de uma amostra de conveniência dos exames selecionados mensalmente pelo Sistema de Informação do Câncer do Colo do Útero (SISCOLO) para monitoramento externo da qualidade (MEQ) dos 15 laboratórios que realizaram exames citopatológicos para o SUS entre 2002 e 2011 no Estado do Mato Grosso do Sul (região central do Brasil). A comparação entre os valores de concordância (coeficiente de concordância global e coeficiente Kappa) dos anos inicial e final foi computada por meio da variação absoluta (delta) e variação percentual relativa (VPR). RESULTADOS: Foram encaminhadas para releitura 15.989 esfregaços, dos quais 48,1% apresentavam laudo normal/alteração benigna, seguidos de atipia/lesão de baixo grau (36,3%), lesão de alto grau/carcinoma/adenocarcinoma (4,2%) e insatisfatórios para leitura (11,4%). O coeficiente de concordância global oscilou entre 0,2 e 1,0, sendo que o valor mediano passou de 0,7 em 2002 para 1,0 em 2011 (VPR=+36,6%). Nesse mesmo período, os valores medianos do coeficiente Kappa aumentaram de 0,5 para 0,9 (VPR=+80,8%). CONCLUSÕES: Conclui-se pela exequibilidade do MEQ dos exames citopatológicos na esfera estadual e que sua implementação resulta em melhoria nos diagnósticos realizados na rede SUS.
-
Artigos Originais
Avaliação crítica das nomenclaturas diagnósticas dos exames citopatológicos cervicais utilizadas no Sistema Único de Saúde (SUS)
Revista Brasileira de Ginecologia e Obstetrícia. 2011;33(3):144-149
27/07/2011
Resumo
Artigos OriginaisAvaliação crítica das nomenclaturas diagnósticas dos exames citopatológicos cervicais utilizadas no Sistema Único de Saúde (SUS)
Revista Brasileira de Ginecologia e Obstetrícia. 2011;33(3):144-149
27/07/2011DOI 10.1590/S0100-72032011000300008
Visualizações40OBJETIVO: identificar as nomenclaturas diagnósticas dos exames citopatológicos cervicais utilizadas pelos laboratórios que atendem o Sistema Único de Saúde (SUS) e participantes do Monitoramento Externo de Qualidade (MEQ). Avaliar as informações adquiridas de profissionais ginecologistas que atuam no SUS sobre os tipos de classificação diagnóstica que recebem nos laudos citopatológicos cervicais. MÉTODOS: foram avaliados 94 laudos citopatológicos liberados pelos laboratórios participantes do MEQ no Estado de São Paulo e 126 questionários aplicados aos ginecologistas que atenderam o SUS. RESULTADOS: dos 94 laboratórios, 81 (86,2%) utilizam uma única nomenclatura diagnóstica: 79 (97,6%) utilizam a Nomenclatura Brasileira para Laudos Citopatológicos (NBLC), 1 (1,2%) utiliza a classificação de Papanicolaou e 1 (1,2%) utiliza a de Richart. Dos 13 (13,8%) laboratórios que utilizam mais de uma nomenclatura, 5 apresentam 2 tipos, e 8, de 3 a 4, 9 dos quais incluem a classificação de Papanicolaou. O estudo demonstrou que 52 (55,3%) laboratórios apresentaram mais de um diagnóstico descritivo num mesmo laudo. Dos 126 ginecologistas que responderam ao questionário de avaliação dos laudos citopatológicos, 78 (61,9%) disseram receber laudos dos laboratórios com apenas uma classificação diagnóstica, 48 (38,1%), laudos com mais de uma classificação, e 2 receberam as 4 classificações. Entre os 93 (73,8%) ginecologistas que preferem uma classificação, 56 (60,2%) alegaram que a NBLC contribui para a conduta clínica, 13 (14,0%) optaram pela nomenclatura de Richart, 8 (8,6%), de Reagan e 16 (17,2%), a de Papanicolaou. De 33 (26,2%) ginecologistas que preferem mais de uma nomenclatura, 5 optaram pelas 4 classificações. CONCLUSÕES: Os dados obtidos mostram que ainda há resistência por parte dos patologistas no emprego da nomenclatura oficial nos laudos citológicos do SUS. Há uma discrepância entre informações que os ginecologistas gostariam que estivessem nos laudos e as que são fornecidas pelos médicos patologistas. Maiores esforços devem ser empregados no sentido de estimular o uso da nomenclatura oficial.
Palavras-chave: Controle de qualidadeEsfregaço vaginalNomenclatura médica sistematizada Registros médicosSistema Único de SaúdeVer mais -
Artigos Originais
Apresentação de resultados de um serviço de rastreamento mamográfico com ênfase na auditoria epidemiológica
Revista Brasileira de Ginecologia e Obstetrícia. 2009;31(10):508-512
19/11/2009
Resumo
Artigos OriginaisApresentação de resultados de um serviço de rastreamento mamográfico com ênfase na auditoria epidemiológica
Revista Brasileira de Ginecologia e Obstetrícia. 2009;31(10):508-512
19/11/2009DOI 10.1590/S0100-72032009001000007
Visualizações41OBJETIVO: apurar os dados epidemiológicos de uma clínica de diagnóstico mamário. MÉTODOS: foram estudadas as mamografias de 35.041 pacientes, em um período de 2 anos e 7 meses, entre 2004 e 2006, sendo 32.049 (91,5%) de rastreamento e 2.992 (8,5%) de pacientes sintomáticas. Foram calculados: taxa de detecção das pacientes de rastreamento; porcentagem de câncer nas pacientes sintomáticas; taxa de indicação de biópsias; porcentagem de carcinomas mínimos, in situ e nos estádios 0 e I; taxa de reconvocação; e valor preditivo positivo das mamografias lidas como anormais e das indicações de biópsias nas pacientes de rastreamento. RESULTADOS: houve 228 diagnósticos de câncer de mama, 111 em pacientes de rastreamento (taxa de detecção 0,34%) e 117 em pacientes sintomáticas (3,91% do total). Foram feitas 544 recomendações de biópsias nas pacientes de rastreamento (1,7% das pacientes rastreadas). Nas pacientes de rastreamento, houve 28% de carcinomas mínimos, 10% de carcinomas in situ e 93% de carcinomas nos estádios 0 e I. A taxa de reconvocação foi de 19%. A taxa de positividade das mamografias lidas como anormais (VPP1) foi de 1,65%. A taxa de positividade das biópsias (VPP2) foi 21,9%. CONCLUSÕES: esse estudo traz dados epidemiológicos de importância para a auditoria do rastreamento mamográfico, os quais são raros em nosso meio. Os dados foram analisados em comparação com o que é recomendado pela literatura, sendo encontradas taxa de detecção e porcentagem de carcinomas mínimos e in situ comparáveis aos valores preconizados, mas com valores de VPP abaixo do ideal.
Palavras-chave: Auditoria médicaControle de qualidadeGarantia da qualidade dos cuidados de saúdeMamografiaNeoplasias da mamaProgramas de rastreamentoRegistros médicosVer mais -
Artigos Originais
Morfologia do primeiro corpúsculo polar e taxas de fertilização, clivagem e qualidade embrionária
Revista Brasileira de Ginecologia e Obstetrícia. 2008;30(7):360-365
03/02/2008
Resumo
Artigos OriginaisMorfologia do primeiro corpúsculo polar e taxas de fertilização, clivagem e qualidade embrionária
Revista Brasileira de Ginecologia e Obstetrícia. 2008;30(7):360-365
03/02/2008DOI 10.1590/S0100-72032008000700007
Visualizações42OBJETIVO: determinar a relação entre a morfologia do primeiro corpúsculo polar (CP) de oócitos humanos e as taxas de fertilização e clivagem e a qualidade embrionária em procedimentos de Injeção Intracitoplasmática de Espermatozóide (ICSI). MÉTODOS: estudo retrospectivo de 582 ciclos consecutivos de ICSI no período de julho de 2003 a julho de 2005. A morfologia do primeiro CP foi avaliada com revisão de 3.177 oócitos em metáfase II, imediatamente antes da realização da ICSI, sempre pelo mesmo observador. O CP foi classificado nas seguintes categorias: CP intacto e de tamanho normal, CP fragmentado ou CP de tamanho aumentado. Avaliamos as taxas de fertilização e de clivagem, o número e a proporção de embriões de boa qualidade em cada um dos três grupos avaliados 48 horas após a ICSI (D2). Foram considerados de boa qualidade os embriões com quatro células, sem fragmentação e com blastômeros simétricos em D2. RESULTADOS: as taxas de fertilização, clivagem e de formação de embriões de boa qualidade resultantes da inseminação de oócitos com o CP aumentado (20,7, 18,7 e 5%, respectivamente) foram significativamente menores que as de oócitos com o CP intacto e de tamanho normal (70,8, 62,5 e 19%, respectivamente) ou CP fragmentado (69,7, 60,5 e 17,1%, respectivamente). CONCLUSÕES: observamos que a presença do primeiro CP aumentado relaciona-se com piores taxas de fertilização, clivagem e de formação de embriões de má qualidade. Entretanto, a fragmentação no primeiro CP parece não interferir nos resultados da ICSI.
Palavras-chave: Controle de qualidadeFertilizaçãoFertilização in vitroImplantação do embriãoInjeções de esperma intracitoplásmicasOócitosVer mais


