Resumo
. ;:201-206
Avaliar recidiva e seus fatores de risco em mulheres com câncer do colo do útero estádio IA1 sem invasão do espaço linfovascular tratadas conservadoramente.
Estudo de coorte retrospectivo de pacientes com câncer do colo do útero IA1 escamoso submetidas a cone do colo do útero, entre 1994 e 2015, em um centro de ginecologia oncológica do sul do Brasil. Foram revisados e analisados idade no diagnóstico, achados pré-conização, método de conização, margens, doença residual, recorrência e sobrevida.
26 mulheres diagnosticadas com câncer do colo do útero estádio escamoso sem invasão do espaço linfovascular foram submetidas a tratamento conservador, com seguimento mínimo de 12 meses. O tempo médio de seguimento foi 44,6 meses. A média de idade no diagnóstico foi 40,9 anos. A primeira relação sexual ocorreu aos 16 anos (mediana), 11,5% eram nulíparas e 30,8% eram tabagistas atuais ou passadas. Houve um caso de recidiva de neoplasia intraepitelial cervical grau 2 aos 30 meses em uma paciente com vírus da imunodeficiência humana. Não houve pacientes diagnosticados com câncer de colo do útero invasor recorrente, e não houve mortes por câncer do colo do útero ou outras causas.
Os resultados observados após tratamento conservador em mulheres com câncer cervical escamoso IA1 sem invasão do espaço linfovascular com margens negativas foram excelentes, mesmo em um país em desenvolvimento.
Resumo
. ;:272-279
Avaliar se a biópsia colpodirigida é necessária para aumentar a acurácia diagnóstica nas lesões intraepiteliais de colo uterino em relaçãoà colposcopia.
Estudo retrospectivo, observacional, incluindo pacientes submetidas a colposcopia, biópsia colpodirigida, e procedimento cirúrgico (cirurgia de alta frequência ou conização a frio), no período de fevereiro de 2008 a fevereiro de 2018, no Hospital de Clínicas da Universidade Federal do Paraná. Dados como número de quadrantes da lesão presentes na colposcopia, número de fragmentos retirados nas biópsias e diferenças por idade também foram analisados.
Um total de 299 mulheres foram incluídas. Foi encontrada uma acurácia de 76,25% (intervalo de confiança [IC] 95% 71,4-81,1) entre a colposcopia e a conização, sendo 80,5% % (IC 95% 75.7-85.3) nas lesões de maior grau. A acurácia da biópsia foi de 79,6% (IC 95% 75-84,2), sendo 84,6% (IC 95% 80-89,1) nas lesões de maior grau. Pacientes com 1 quadrante acometido tiveram confirmação de 76,9% nas lesões de maior grau, enquanto as com 2 quadrantes acometidos apresentaram o mesmo resultado em 85% dos casos. A acurácia com a biópsia de 1 fragmento foi de 78% e com2 ou mais fragmentos 80%. Paramulheres com menos de 40 anos, a acurácia foi de 77,6% e 80,8% para colposcopia e biópsia, respectivamente. Para mulheres com 40 anos ou mais, a acurácia foi de 72,5% e 76,3% para colposcopia e biópsia, respectivamente.
Não há diferença entre a acurácia da colposcopia e a da biópsia colpodirigida no diagnóstico de lesões intraepiteliais cervicais em relação ao resultado da conização. As pacientes que tiveram o maior benefício quando a biópsia não foi realizada foram as que apresentaram lesão de alto grau na colposcopia e aquelas com menos de 40 anos, não existindo benefício emrealizar biópsia previamente a conização neste grupo de pacientes.
Resumo
. ;:266-271
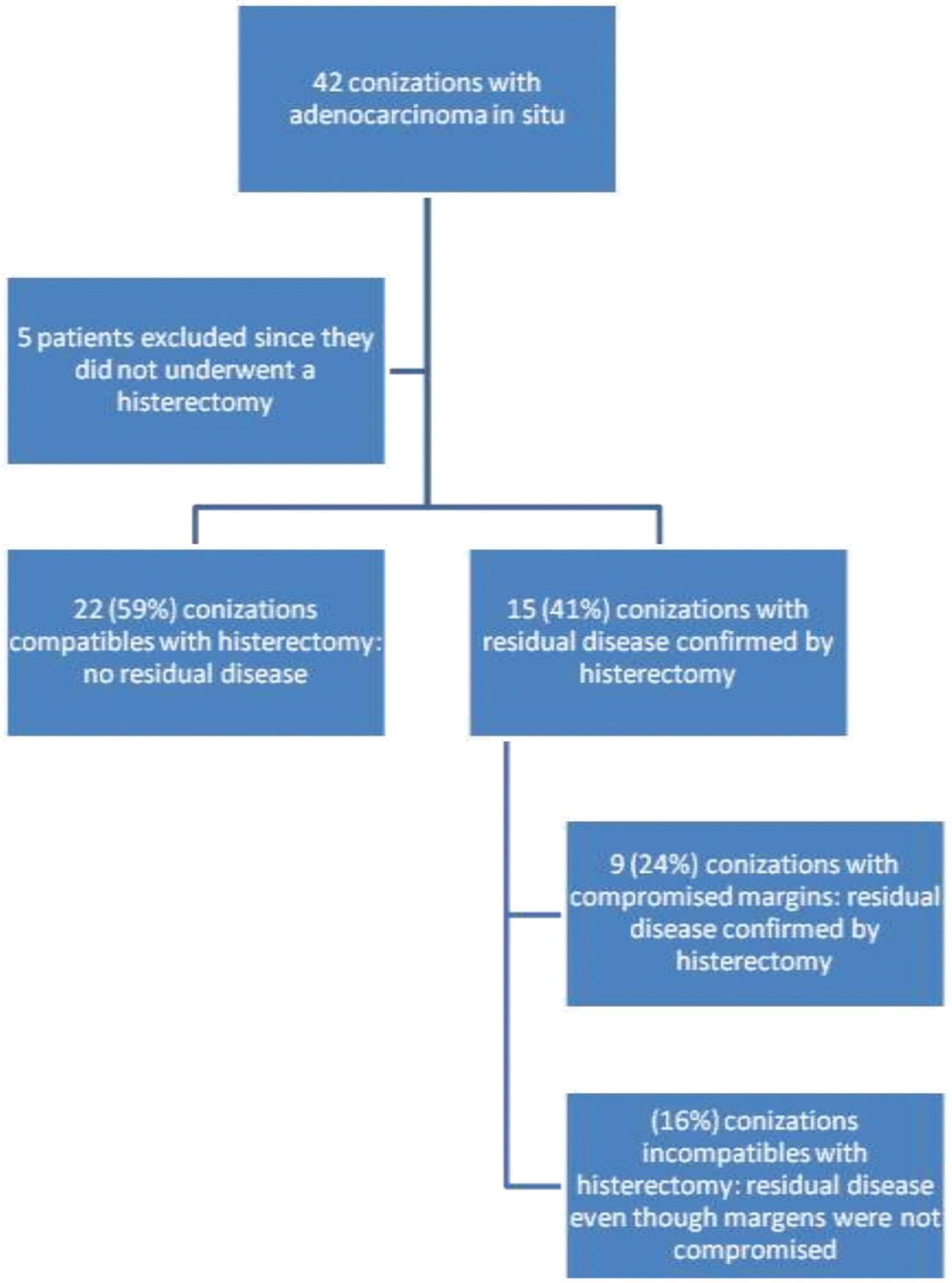
Observar se o resultado proveniente de uma conização realizada após o diagnóstico de adenocarcinoma cervical in situ é compatível com a análise histopatológica da histerectomia.
A pesquisa foi descritiva e observacional e consistiu na análise de prontuário de 42 pacientes que tiveram o diagnóstico de adenocarcinoma in situ obtidas por conização. Foram analisados se havia compatibilidade entre os laudos de conização e histerectomia, margens do cone, se havia associação com outra patologia (doença escamosa) e interpretação de eventuais laudos histoquímicos obtidos. Além disso, também foram analisados dados clínico-epidemiológicos.
Foram realizadas 42 conizações, sendo 33 (79%) por cone clássico e 9 (21%) por cirurgia de alta frequência. Das pacientes analisadas, 5 (10%) não foram submetidas a histerectomia por desejarem manter a fertilidade ou por terem idade < 25 anos. Das 37 pacientes com adenocarcinoma in situ no exame prévio realizado e que foram submetidas à histerectomia posteriormente, 6 (16%) apresentaram doença residual após o procedimento cirúrgico, apresentando laudos do anatomopatológico pós-histerectomia incompatíveis com o achado na conização que atestava margens livres.
A prevalência do adenocarcinoma in situ vemaumentando cada vez mais. Ainda há uma grande parte da literatura que defende o uso do tratamento conservador para esta doença, mesmo sabendo que ela é uma doença multifocal e que pode estar presente mesmo em situações nas quais o anatomopatológico evidencie margens livres. Tendo em vista essas características, a maioria preconiza que a histerectomia continua a ser o tratamento preferencial nas mulheres que já completaram o seu intuito reprodutivo.
Resumo
. ;:288-293
Avaliar as positividades dos biomarcadores p16 e Ki-67 em lesões de baixo grau (BG) ou de alto grau (AG), e relacioná-las com os fatores de risco e com a recidiva dessas lesões.
Estudo retrospectivo caso-controle, com 86 pacientes com lesões de BG e AG, submetidas à conização por cirurgia de alta frequência entre 1999 e 2004. O grupo de controle foi constituído de 69 mulheres sem recidivas, e o grupo de estudo, de 17 pacientes que recidivaram. Todas as pacientes foram acompanhadas durante dois anos após a cirurgia, com controle a cada seis meses, incluindo citologia e colposcopia. As peças provenientes de cirurgia de alta frequência (CAF) foram submetidas a imunohistoquímica para p16 e Ki-67. A análise estatística foi realizada com o programa Statistical Package for the Social Sciences (SPSS, IBM-SPSS, Inc., Chicago, IL, EUA), com p significante quando < 0,05.
Isoladamente ou em conjunto, p16 e Ki-67 não se relacionaram com as recidivas quando analisados na totalidade dos casos. Entretanto, avaliando especificamente as lesões de AG, a positividade (2+ e 3 + ) do conjunto p16/Ki-67 foi relacionada com recidiva (0,010). No mais, p16, isoladamente, foi também mais expresso nas lesões de AG (2+ e 3 + , p= 0,018), mas sem relação com recidiva.
Quando testadas na totalidade dos casos, as proteínas p16 e Ki-67, separadas ou em conjunto, se mostraram ineficientes como marcadores primários de recidiva de lesões precursoras. Entretanto, quando avaliadas somente no grupo diagnóstico prévio de lesão de AG, as expressões das proteínas p16 e p16/Ki-67 têm relação com a recidiva, e podem ser úteis no acompanhamento desses casos.
Resumo
Revista Brasileira de Ginecologia e Obstetrícia. 2011;33(11):334-340
DOI 10.1590/S0100-72032011001100003
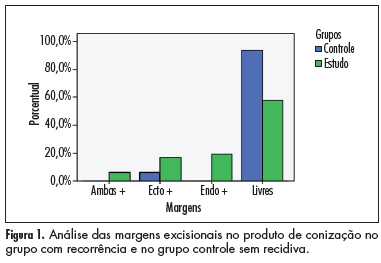
OBJETIVO: Avaliar os fatores determinantes de evolução desfavorável da neoplasia intraepitelial cervical (NIC), tratada por conização. MÉTODOS: Foi feito um estudo retrospectivo com acompanhamento de pacientes, com diagnóstico cito-histológico de NIC, tratadas por conização (técnica clássica e cirurgia de alta frequência), no período de janeiro de 1999 a janeiro de 2006. Os pacientes foram divididos em dois grupos: Estudo (evolução desfavorável: persistência, recorrência ou progressão da lesão) e Controle (cura clínica, amostra aleatória dentro do grupo conizado), num seguimento mínimo de 18 meses. Foram feitas análises estatísticas uni e bivariada das variáveis, usando-se teste das proporções (teste do c2 ou teste exato de Fischer) e considerando-se valor p£0,05. RESULTADOS: Quarenta e oito pacientes apresentaram recorrência ou progressão da doença (grupo estudo) e 65 apresentaram cura clínica (grupo controle). A idade e a paridade foram semelhantes nos dois grupos, conforme média e desvio padrão calculados. Não houve diferença entre os grupos quanto ao hábito de fumar e ao método anticoncepcional utilizado. O percentual de recorrência nessa amostra foi de 14,6%. Somente margens excisionais comprometidas por lesão foram preditoras de recorrência/progressão da doença (p<0,001). A técnica de conização, o cirurgião, o grau da NIC, a presença de extensão glandular e o volume de colo uterino retirados não foram determinantes de evolução desfavorável da doença, após o tratamento cirúrgico, nesta amostra. CONCLUSÃO: A recidiva/persistência ou progressão de NIC2 e 3, pós-tratamento cirúrgico por conização, foi relacionada apenas à margens excisionais comprometidas do produto de conização.
Resumo
Revista Brasileira de Ginecologia e Obstetrícia. 2006;28(9):536-544
DOI 10.1590/S0100-72032006000900006
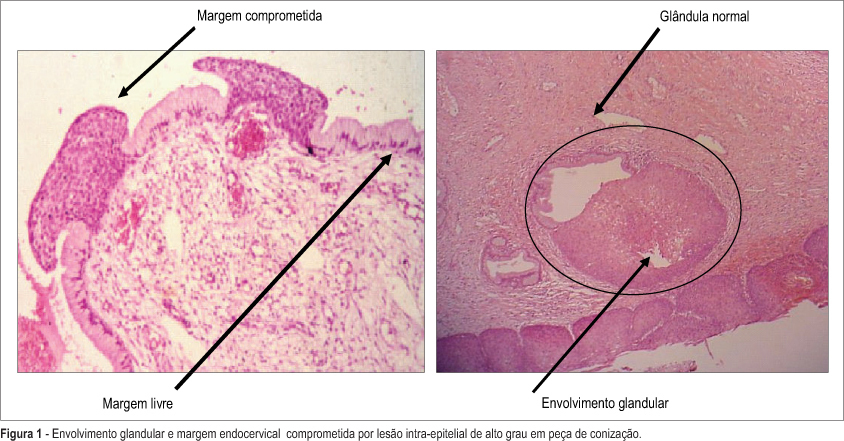
OBJETIVOS: avaliar os fatores de risco associados à recidiva das lesões intra-epiteliais, após conização do colo com cirurgia de alta freqüência. MÉTODOS: estudo caso-controle aninhado em coorte de 201 pacientes que se submeteram à conização com cirurgia de alta freqüência por apresentarem lesão intra-epitelial cervical, acompanhadas, em média, por dois anos. Participaram 94 portadoras do HIV e 107 não-portadoras do vírus. A conização cervical foi realizada por cirurgia de alta freqüência e a peça cirúrgica encaminhada para exame histopatológico, que avaliou o grau da lesão, as margens e a ocupação glandular. Após a cirurgia, as pacientes foram examinadas a cada seis meses com citologia oncótica e colposcopia. Foram consideradas recidivas as lesões que, após a cirurgia, foram confirmadas novamente por biópsia. Neste estudo, foram considerados casos as pacientes com recidiva e controles as sem recidiva. As comparações entre os grupos foram realizadas pelo teste do chi2 e a análise multivariada pela regressão logística. Para a análise de sobrevida foi utilizado o método de Kaplan-Meier (teste log-rank). RESULTADOS: houve recidiva das lesões em 40 pacientes. As variáveis que inicialmente apresentaram significância estatística foram: número de parceiros, soropositividade, margens do cone e envolvimento glandular, como indicadores do risco para recidiva. A ocorrência simultânea de ocupação glandular e margens comprometidas apresentou as recidivas mais freqüentes. Após análise pela regressão logística, permaneceram significativamente associados à recorrência das lesões: ocupação glandular (OR=9,1; IC a 95%:13,0-27,5); presença do HIV (OR=4,6; IC a 95%:1,1-6,3); margens comprometidas (OR-2,6; IC a 95%:1,9-11,2). CONCLUSÕES: os fatores de risco associados à recidiva das lesões intra-epiteliais cervicais foram: soropositividade, ocupação glandular e margens comprometidas.
Resumo
Revista Brasileira de Ginecologia e Obstetrícia. 2004;26(9):721-725
DOI 10.1590/S0100-72032004000900008
OBJETIVO: avaliar a associação entre vaginose bacteriana (VB), DNA de papilomavírus humano (HPV) de alto risco e anormalidades citopatológicas cervicais em mulheres submetidas a conização diatérmica devido a neoplasia intra-epitelial cervical de alto grau (NIC 2 ou 3). MÉTODOS: estudo clínico descritivo, no qual foram incluídas 81 mulheres submetidas a conização diatérmica devido a NIC 2 ou 3. A citologia (CO) inicial foi colhida na época da realização da biópsia dos casos suspeitos e também foi utilizada para verificar a presença de VB. Antes da conização diatérmica foi coletado material para a detecção de DNA de HPV de alto risco, por meio da captura de híbridos II (CH II). Após a conização diatérmica foi agendado retorno em 4 meses, no qual eram realizadas novas coletas de CO e de CH II. Vinte e sete mulheres apresentaram VB e 54 não apresentaram esta alteração. A análise estatística foi realizada por meio do cálculo dos odds ratios (OR) para as relações entre a detecção do HPV e a presença de anormalidades citológicas com a presença de VB, antes e após a conização, considerando-se intervalos de confiança de 95% (IC 95%). RESULTADOS: a detecção de DNA de HPV de alto risco antes da conização foi semelhante nos dois grupos (89%). Após a conização, esta detecção foi igual a 26 e 18%, respectivamente, nos grupos com e sem VB (OR=1,5 IC 95% 0,5 a 4,6). Ainda após a conização, 41% das pacientes com VB e 20% das sem VB apresentaram anormalidades citológicas (OR=2,7; IC 95% 1,0 a 7,4). Analisando-se exclusivamente as 22 mulheres com anormalidades citológicas em seus exames realizados aproximadamente quatro meses após a conização diatérmica, 83% daquelas com VB também apresentaram testes positivos para DNA de HPV, comparadas a 50% daquelas sem VB (OR=5,0; IC 95% 0,5 a 52,9). CONCLUSÃO: mulheres com VB apresentaram maior proporção de anormalidades citopatológicas depois da conização em relação às mulheres sem VB, ainda que estatisticamente não significativa. Esta associação não foi relacionada à presença do DNA de HPV de alto risco.
Resumo
Revista Brasileira de Ginecologia e Obstetrícia. 2004;26(3):213-219
DOI 10.1590/S0100-72032004000300007
OBJETIVO: avaliar a eficácia do dilatador higroscópico para auxiliar o exame colposcópico do canal endocervical, em pacientes com lesão de alto grau e colposcopia insatisfatória. MÉTODOS: estudo prospectivo no qual foram incluídas 62 pacientes com exames colposcópicos insatisfatórios e citologia sugestiva de lesão de alto grau. Todas foram submetidas à dilatação do canal por meio de dilatador higroscópico. Após a dilatação os novos achados colposcópicos foram registrados e procedeu-se à conização por cirurgia de alta freqüência (CAF). Comparamos a incidência de comprometimento neoplásico das margens cirúrgicas operatórias entre as pacientes que modificaram o exame para satisfatório e aquelas que persistiram insatisfatórios. Para comparação entre a incidência de margens comprometidas e a incidência de doença residual, foram utilizados dois grupos controle retrospectivos: grupo GinSat (n=35): pacientes com colposcopias insatisfatórias; grupo GSat (n=38): pacientes com colposcopias satisfatórias e atipia de localização endocervical. RESULTADOS: em 80,6% dos casos a visão colposcópica após a dilatação foi satisfatória. Destes, 80,4% apresentaram margens livres de doença. A incidência de margens livres nas pacientes com colposcopias insatisfatórias persistentes após a dilatação foi de 36,3%. O comprometimento das margens cirúrgicas ocorreu em 28,0% no grupo submetido à dilatação, em 28,5% dos casos no grupo GinSat e em 31,5% no grupo GSat. No acompanhamento verificou-se a incidência de 7,5% de doença residual nas pacientes submetidas à dilatação. No grupo GinSat a incidência de doença residual foi de 28,6% e no grupo GSat foi de 28,9%. CONCLUSÃO: o uso do dilatador higroscópico facilitou a visualização de lesões de difícil acesso ao exame colposcópico, permitindo diminuir a porcentagem de doença residual em pacientes com colposcopias insatisfatórias submetidas à conização por cirurgia de alta freqüência.